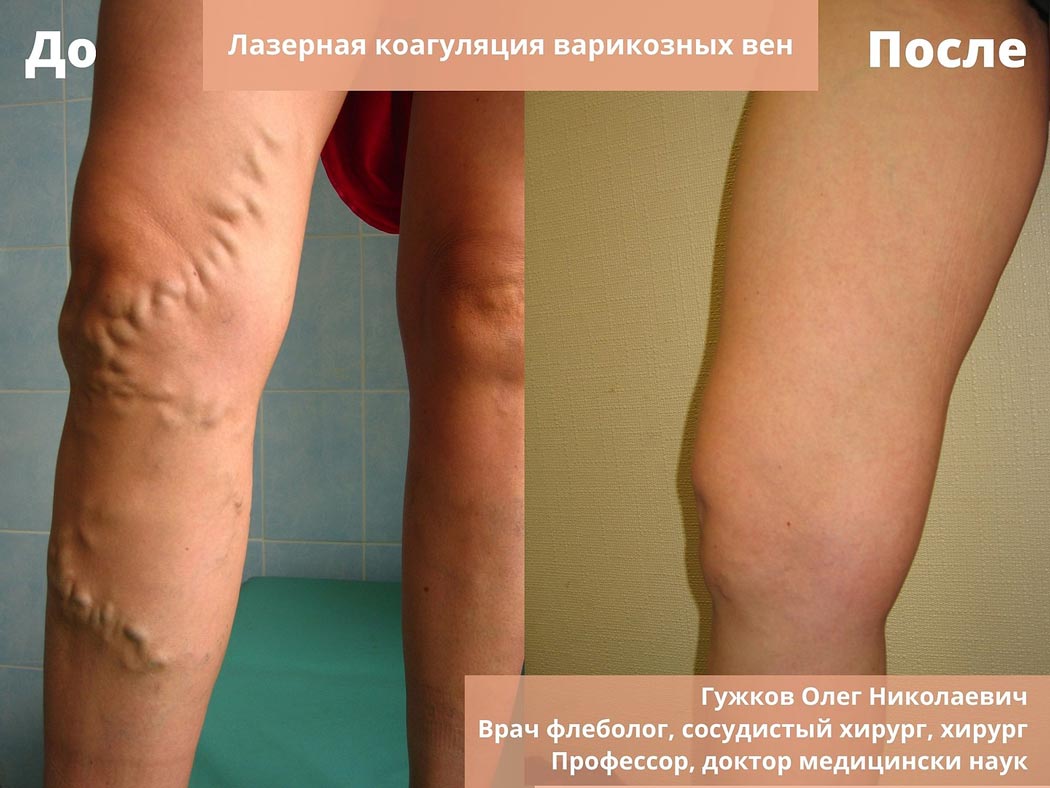
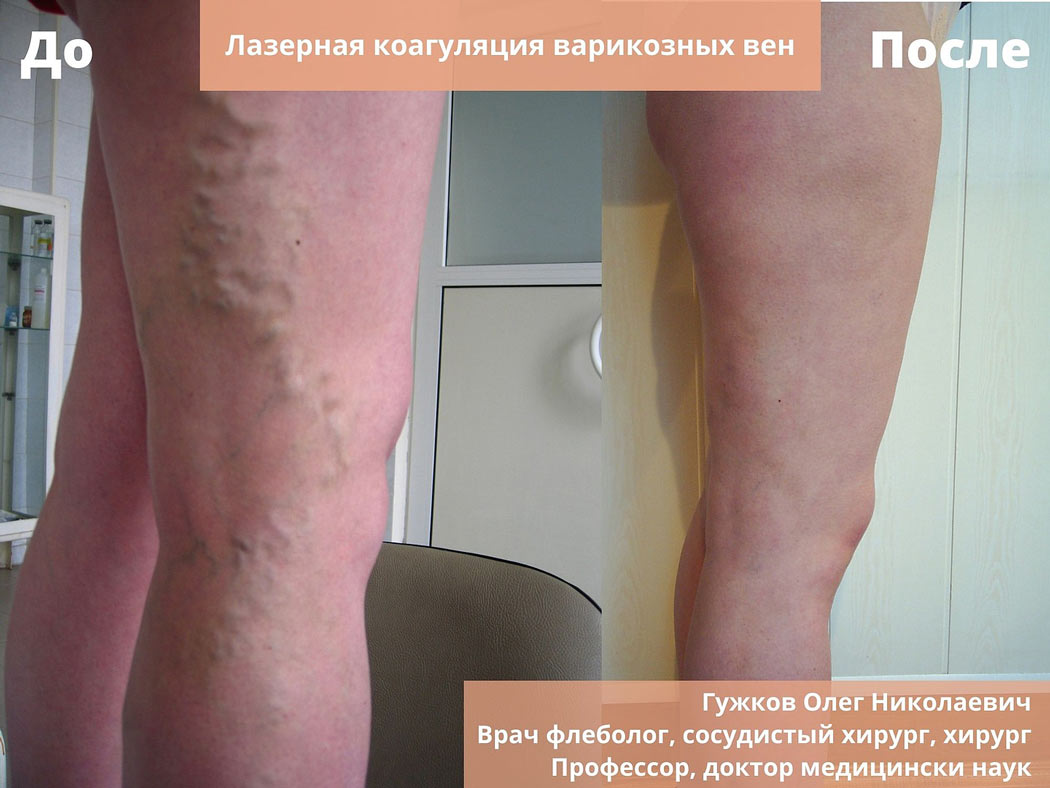
Склеротерапия
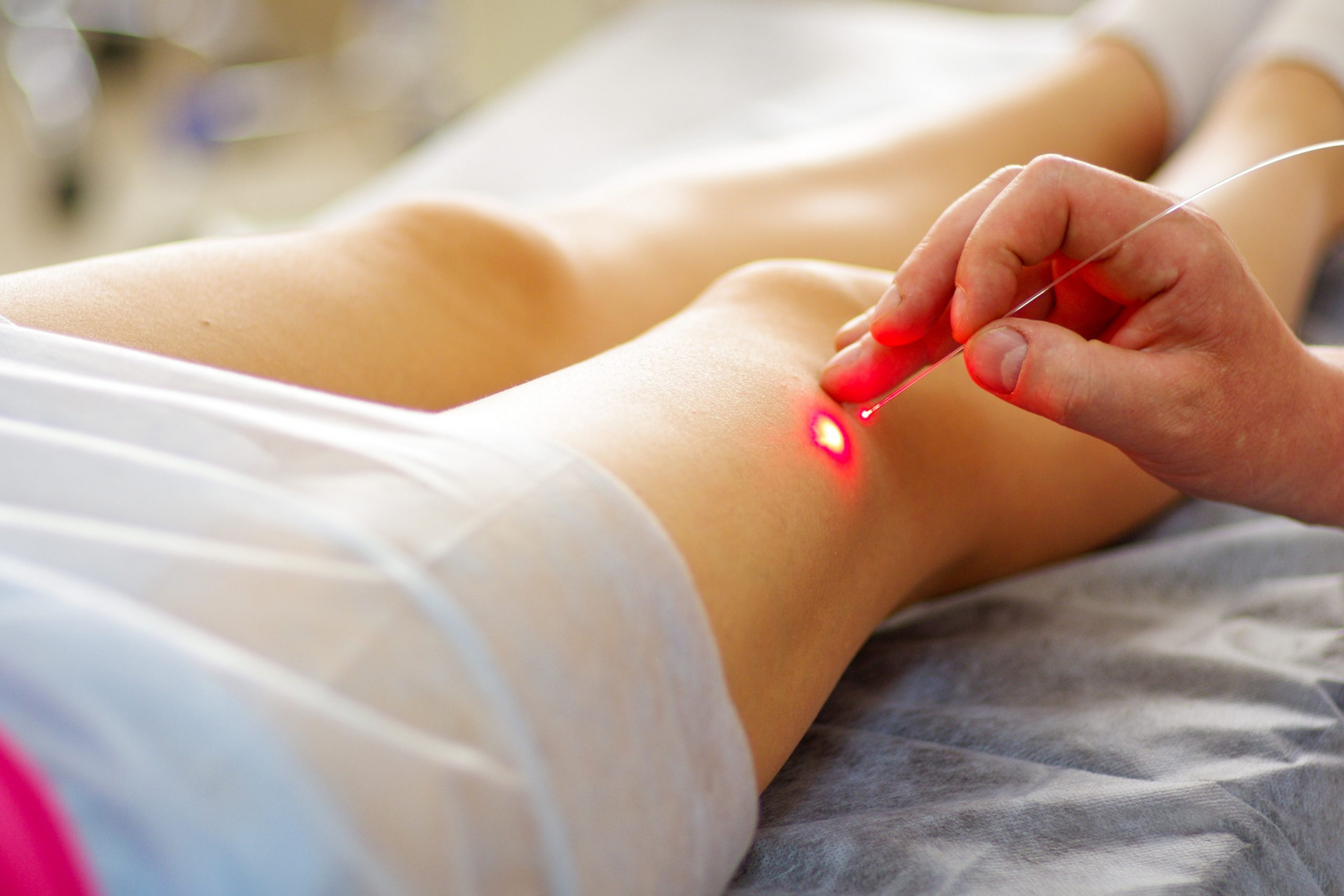
Склеротерапия - это минимально инвазивная процедура, используемая в медицинской практике для лечения варикозного расширения вен, а также других сосудистых аномалий. Она основана на введении специального препарата, называемого склерозантом, непосредственно в пораженные вены. Целью этой терапии является вызвать воспалительный ответ внутри сосуда, что приводит к склеиванию стенок вены и, в конечном итоге, к её закрытию. Процедура обычно выполняется в офисе врача и требует минимальной подготовки. Пациенту может быть предложено носить компрессионные чулки перед и после процедуры, чтобы обеспечить оптимальное давление на вены и улучшить кровоток. В ходе процедуры врач внимательно вводит склерозант в пораженные вены при помощи тонкой иглы. Это может вызвать некоторое давление или жжение. Процесс повторяется в различных участках пораженных вен в течение сессии.
Цены
| Наименование услуги | Стоимость услуг, руб. | |
|---|---|---|
| Прием (осмотр, консультация) врача-хирурга первичный | 1 500 руб | Записаться |
| Прием (осмотр, консультация) врача-хирурга повторный | 1 500 руб | Записаться |
| Склеротерапия | 6 000 руб | Записаться |
| Эхосклерозирование | 10 000 руб | Записаться |
| Эндовазальная лазерная коагуляция вен (ЭВЛК). 1 категория. | 26 000 руб | Записаться |
| Эндовазальная лазерная коагуляция вен (ЭВЛК). 2 категория. | 33 000 руб | Записаться |
| Эндовазальная лазерная коагуляция вен (ЭВЛК). 3 категория. | 36 000 руб | Записаться |
| Удаление поверхостных вен нижних конечностей - минифлебэктомия | 20 000 руб | Записаться |
| Эндовазальная лазерная коагуляция вен (ЭВЛК). 4 категория. | 40 000 руб | Записаться |
| Эндовазальная лазерная коагуляция вен (ЭВЛК). 5 категория. | 45 000 руб | Записаться |
| Эндовазальная лазерная коагуляция вен (ЭВЛК). 6 категория. | 50 000 руб | Записаться |
Подготовка к Склеротерапии: Что Нужно Знать Пациенту
Подготовка к склеротерапии представляет собой важный этап в обеспечении успешного и эффективного проведения процедуры лечения варикозного расширения вен. Пациентам важно быть информированными и следовать нескольким ключевым шагам, чтобы обеспечить оптимальные результаты и минимизировать риски. Первым и, возможно, самым важным шагом является консультация с врачом. Врач проведет детальное обследование, соберет анамнез и оценит общее состояние здоровья пациента. Это поможет выявить индивидуальные особенности, которые могут влиять на ход процедуры и рекомендации по подготовке.
Одним из ключевых аспектов подготовки к склеротерапии является избегание принятия препаратов, влияющих на свертываемость крови, за несколько недель до процедуры. Это может включать в себя аспирин, антикоагулянты и некоторые другие медикаменты. Пациенту необходимо сообщить врачу о всех принимаемых лекарствах и, при необходимости, разработать план отмены их приема. Также важно избегать загара и использования косметических средств на области, где будет проводиться склеротерапия, так как это может повлиять на эффективность процедуры. Врач может также рекомендовать ношение компрессионных чулков в преддверии процедуры и после неё, чтобы улучшить кровоток и поддержать вены в процессе заживления.
Важным моментом является оценка возможных рисков и противопоказаний для проведения склеротерапии. Пациенту следует честно обсудить свои медицинские историю, аллергии и любые проблемы, которые могли бы повлиять на безопасность процедуры. В целом, подготовка к склеротерапии требует тщательного взаимодействия пациента с врачом. Открытое обсуждение медицинской истории, следование рекомендациям по приему лекарств, а также внимательное соблюдение всех указаний врача после процедуры - вот ключевые моменты, которые могут обеспечить эффективное проведение склеротерапии и достижение оптимальных результатов.
Результаты Склеротерапии: Что Ожидать после Процедуры
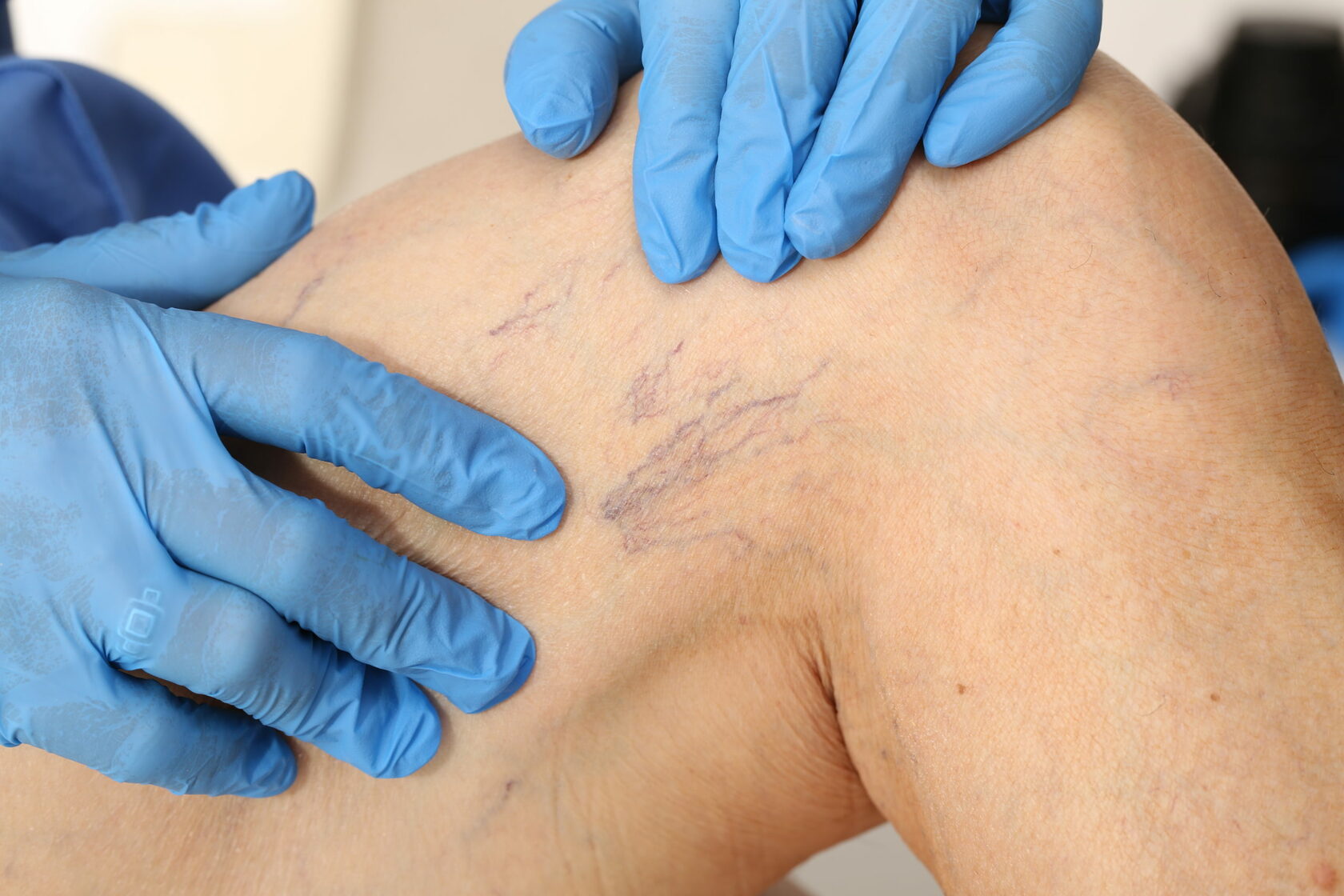
После процедуры склеротерапии, пациенты могут ожидать разнообразные результаты, которые могут варьироваться в зависимости от индивидуальных особенностей и характеристик организма. Вот некоторые общие результаты, которые могут возникнуть после проведения склеротерапии:
Уменьшение Видимости Варикозных Вен: Одним из основных ожидаемых результатов склеротерапии является уменьшение видимости варикозных вен. Процедура направлена на склеивание стенок пораженных вен, что приводит к их закрытию. В течение нескольких недель и месяцев после процедуры, пациенты часто замечают, что вены становятся менее заметными.
Улучшение Косметического Вида Кожи: Склеротерапия может способствовать улучшению косметического вида кожи в области воздействия. После заживления, пациенты часто отмечают, что кожа становится более гладкой и ровной, что способствует общему визуальному улучшению.
Снижение Симптомов: Многие пациенты, страдающие от варикозных вен, также испытывают симптомы, такие как болезненность, тяжесть в ногах и отечность. Склеротерапия может помочь снизить эти симптомы, обеспечивая облегчение и улучшение общего комфорта.
Возможные Временные Побочные Эффекты: В некоторых случаях после склеротерапии пациенты могут испытывать временные побочные эффекты, такие как покраснение, отечность или легкое появление синяков в области воздействия. Эти явления обычно являются временными и постепенно исчезают.
Постепенное Улучшение: Окончательные результаты склеротерапии обычно становятся заметными через несколько недель или месяцев после процедуры. Постепенное улучшение состояния вен и общего визуального эффекта является типичным для данного вида лечения.
Важно отметить, что результаты могут различаться в зависимости от степени варикозного расширения вен, характеристик пациента и методов, примененных в ходе процедуры. Пациентам следует следовать рекомендациям врача по уходу после процедуры и регулярно посещать контрольные приемы для оценки и долгосрочного мониторинга.
После операции
Главное преимущество малоинвазивных вмешательств — быстрое восстановление после операции. Пациент уже на второй день может возвращаться к привычному образу жизни и может даже выходить на работу при соблюдении всех рекомендаций врача. Нельзя поднимать тяжести, а женщинам на 3-4 недели придется отказаться от высоких каблуков.
Результат лечения до и после
Наши лицензии